La linfadenectomía es una de las decisiones más importantes dentro del manejo del cáncer urológico, y entender su verdadero valor puede cambiar por completo el pronóstico. No se trata solo de retirar ganglios, sino de interpretar cómo se está comportando la enfermedad dentro del cuerpo. Desde la práctica clínica, este procedimiento se utiliza para evaluar la diseminación tumoral, ajustar tratamientos y tomar decisiones estratégicas que impactan directamente en la evolución del paciente.
En el contexto actual, donde la detección temprana y el tratamiento personalizado marcan la diferencia, la linfadenectomía se ha convertido en una herramienta indispensable. La clave no está únicamente en realizarla, sino en saber cuándo, cómo y en quién es realmente necesaria.
Comprender su función dentro del tratamiento
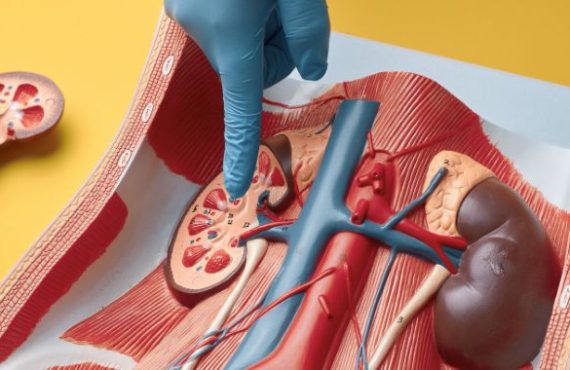
El sistema linfático actúa como una red de transporte que puede facilitar la expansión de células cancerígenas. Por eso, la linfadenectomía permite identificar si el cáncer ha comenzado a diseminarse más allá del órgano de origen.
Esto permite:
- Detectar metástasis microscópicas.
- Ajustar el estadio real de la enfermedad.
- Definir tratamientos adicionales necesarios.
A diferencia de otras intervenciones, la linfadenectomía aporta información que no siempre se obtiene con estudios de imagen, lo que la convierte en una pieza clave para la toma de decisiones.
No todos los casos requieren intervención
Uno de los puntos más importantes es entender que la linfadenectomía no es para todos. Su indicación depende de múltiples factores clínicos que se analizan de forma individual.
Entre los más relevantes:
- Tipo de cáncer urológico.
- Nivel de agresividad del tumor.
- Resultados de biopsias previas.
- Estudios de imagen.
Seleccionar correctamente al paciente evita tratamientos innecesarios y permite intervenir solo cuando realmente se obtendrá un beneficio clínico significativo.
Diferencias según el tipo de tumor
La linfadenectomía no se realiza de la misma forma en todos los casos. Su técnica y extensión varían dependiendo del tipo de cáncer.
Por ejemplo:
- En cáncer de próstata, se enfoca en ganglios pélvicos.
- En cáncer de vejiga, se realiza una disección más amplia.
- En cáncer testicular, se dirige al retroperitoneo.
Estas diferencias reflejan que cada caso requiere un enfoque específico, lo que refuerza la importancia de una evaluación especializada.
Valor diagnóstico que cambia decisiones
Uno de los mayores beneficios de la linfadenectomía es su capacidad para redefinir el diagnóstico. Aunque los estudios previos sugieran una etapa, el análisis de ganglios puede modificar completamente el plan de tratamiento.
Esto permite:
- Confirmar o descartar diseminación.
- Ajustar estrategias terapéuticas.
- Evitar tratamientos innecesarios.
Esta precisión es clave en la medicina moderna, donde cada decisión debe basarse en información real y no en suposiciones.
Extensión quirúrgica y resultados clínicos
No todas las intervenciones son iguales. Existen diferentes niveles de extensión en la linfadenectomía, y esto influye directamente en los resultados.
Las variantes incluyen:
- Disección limitada.
- Disección estándar.
- Disección extendida.
En ciertos casos, una intervención más amplia permite detectar enfermedad oculta, lo que puede mejorar el control del cáncer a largo plazo.
Impacto real en el pronóstico
Cuando se indica correctamente, la linfadenectomía no solo sirve para diagnosticar, también tiene un efecto terapéutico.
Puede contribuir a:
- Reducir la carga tumoral.
- Disminuir el riesgo de progresión.
- Mejorar la supervivencia en pacientes seleccionados.
Esto la convierte en una herramienta activa dentro del tratamiento, no solo en una medida de evaluación.
Riesgos y control clínico
Como cualquier procedimiento quirúrgico, la linfadenectomía implica ciertos riesgos. Sin embargo, con una adecuada planificación, estos se mantienen bajo control.
Entre las posibles complicaciones:
- Acumulación de líquido (linfocele).
- Infecciones.
- Inflamación local.
- Alteraciones en el drenaje linfático.
El manejo adecuado y la experiencia del especialista son determinantes para minimizar estos riesgos.
La técnica quirúrgica marca la diferencia
Actualmente, la linfadenectomía puede realizarse mediante diferentes técnicas, lo que impacta directamente en la recuperación.
Opciones disponibles:
- Cirugía abierta.
- Laparoscopía.
- Cirugía robótica.
Los enfoques mínimamente invasivos han demostrado beneficios en recuperación, menor dolor y menor tiempo de hospitalización.
Seguimiento posterior al procedimiento
Después de una linfadenectomía, el proceso continúa. No se trata de una intervención aislada, sino de un paso dentro de un plan más amplio.
El seguimiento incluye:
- Evaluación de resultados patológicos.
- Monitoreo clínico periódico.
- Ajuste del tratamiento.
Este enfoque permite asegurar que el procedimiento haya cumplido su objetivo y detectar cualquier cambio a tiempo.
Decisión que redefine el tratamiento
La linfadenectomía marca un antes y un después en el manejo del cáncer urológico. A partir de sus resultados, se redefinen estrategias, se ajustan tratamientos y se establece un plan de seguimiento más preciso.
En muchos casos, esta decisión permite actuar con mayor claridad y evitar intervenciones innecesarias o insuficientes.
Para comprender mejor cómo otras condiciones urológicas pueden influir en decisiones médicas, es útil revisar información sobre enfermedades relacionadas con infecciones virales urológicas, ya que el contexto clínico integral siempre influye en el manejo del paciente.
Además, instituciones médicas reconocidas explican cómo la evaluación ganglionar impacta directamente en el tratamiento del cáncer, como se detalla en la información de la cirugía oncológica y ganglios linfáticos, donde se resalta su importancia diagnóstica y terapéutica.
Conclusión clínica
La linfadenectomía es una herramienta fundamental en la Urología moderna. No se trata solo de retirar ganglios, sino de entender el comportamiento del cáncer y tomar decisiones que realmente impacten en la evolución del paciente.
Cuando se evalúa correctamente el contexto clínico y se elige el momento adecuado, este procedimiento permite mejorar el control de la enfermedad, optimizar tratamientos y ofrecer una visión más clara del pronóstico.
En este proceso, el enfoque especializado del Dr Pedro Patrón representa una diferencia importante, ya que combina experiencia, criterio clínico y una evaluación personalizada para cada caso, logrando decisiones más precisas y seguras.
Este contenido es informativo y no sustituye una valoración. Ante señales de alarma, acudir el mismo día.








































No comments yet.